- Chọn ngôn ngữ
Thứ Năm, 15 tháng 01 năm 2026
Khoa Ngoại Tổng Hợp
Bệnh viện Đại Học Y Dược TP.Hồ Chí Minh – cơ sở 2
I. MỞ ĐẦU
Ung thư đại trực tràng (UTĐTT) là một trong những bệnh ác tính thường gặp nhất của hệ tiêu hoá và là nguyên nhân tử vong hàng đầu do ung thư trên toàn cầu. Bệnh thường diễn tiến âm thầm, thời gian tiến triển dài, nhưng nếu được phát hiện sớm thì khả năng điều trị khỏi rất cao.
Tại Việt Nam, tần suất UTĐTT đang gia tăng nhanh, với xu hướng trẻ hoá, người bệnh thường đến khám ở giai đoạn muộn, khi bệnh đã xâm lấn tại chỗ hoặc di căn xa, làm hạn chế hiệu quả điều trị.
Các yếu tố nguy cơ của UTĐTT bao gồm các yếu tố bên ngoài như chế độ ăn (nhiều mỡ, thịt đỏ, ít xơ, ít rau xanh,…), sinh hoạt (thuốc lá rượu,…), sử dụng thuốc... và các yếu tố nội tại như cơ địa, tiền sử bản thân và gia đình...
Trong vài thập kỷ gần đây, sự phát triển song song của tầm soát chủ động, phẫu thuật chuẩn hoá theo giải phẫu, điều trị đa mô thức và sinh học phân tử đã làm thay đổi sâu sắc cách tiếp cận UTĐTT. Trọng tâm điều trị không còn chỉ là “cắt bỏ khối u” mà hướng tới điều trị cá thể hoá, cân bằng giữa hiệu quả ung thư học và chất lượng sống lâu dài.
UTĐTT là một trong số ít ung thư:
II. TẦM SOÁT UNG THƯ ĐẠI TRỰC TRÀNG
1. Vì sao tầm soát có vai trò then chốt?
Khác với nhiều loại ung thư khác, UTĐTT thường xuất phát từ các tổn thương tiền ung thư và tiến triển trong thời gian dài. Khoảng thời gian “tiềm ẩn” này cho phép phát hiện bệnh trước khi xuất hiện triệu chứng, thậm chí can thiệp ở giai đoạn chưa hình thành ung thư xâm lấn.
Do đó, tầm soát UTĐTT không chỉ nhằm phát hiện ung thư sớm mà còn mang ý nghĩa phòng ngừa ung thư.
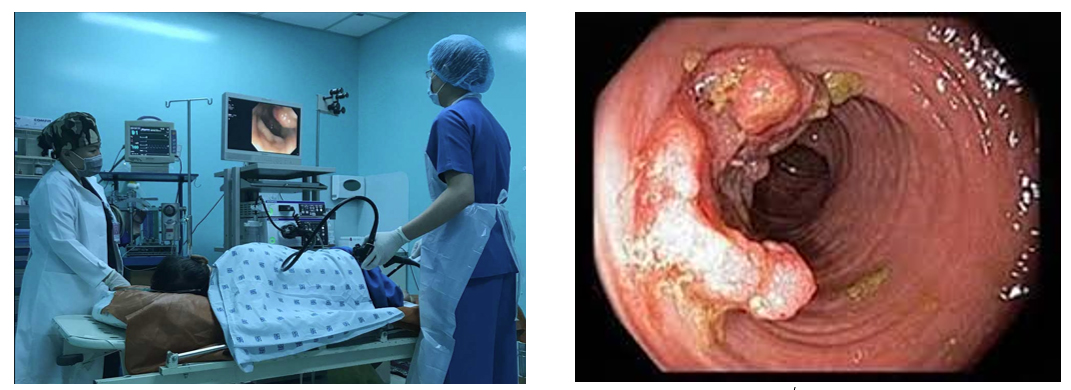
Hình - Bác sĩ đang thực hiện nội soi đại tràng tại Bệnh viện Đại Học Y Dược TPHCM
2. Chiến lược tầm soát theo nguy cơ
Cách tiếp cận hiện đại không áp dụng một chiến lược chung cho mọi đối tượng, mà phân tầng theo nguy cơ:
Việc cá thể hoá ngay từ giai đoạn tầm soát giúp sử dụng nguồn lực hợp lý và nâng cao hiệu quả phát hiện bệnh.
3. Nội soi đại tràng: tiêu chuẩn vàng trong tầm soát
Nội soi đại tràng không chỉ là phương tiện chẩn đoán mà còn là một công cụ điều trị. Khả năng phát hiện và cắt bỏ các tổn thương tiền ung thư trong cùng một thủ thuật là ưu điểm vượt trội, làm giảm rõ rệt tỷ lệ mắc và tử vong do UTĐTT trong cộng đồng.
Tuy nhiên, hiệu quả của nội soi phụ thuộc nhiều vào chất lượng thực hiện, kinh nghiệm người làm thủ thuật và tuân thủ các tiêu chuẩn kỹ thuật.
III. CHẨN ĐOÁN
Bệnh nhân thường không có biểu hiện lâm sàng khi ở giai đoạn sớm, có thể được phát hiện tình cờ khi khám sức khỏe định kỳ hay trong chương trình tầm soát; triệu chứng có thể gặp ở giai đoạn trễ hơn, như: Đau bụng, thay đổi thói quen đi cầu (đi tiêu) như tiêu chảy, táo bón, phân dẹt kéo dài trong nhiều ngày, cảm giác không đi hết phân sau mỗi lần đi cầu, đi cầu ra máu; phân có lẫn máu hoặc sẫm màu, sụt cân không chủ ý. Trường hợp có biến chứng của khối u, bệnh nhân có thể có các triệu chứng của tắc ruột, chảy máu, thủng khối u hoặc rò.
Chẩn đoán xác định UTĐTT dựa vào nội soi đại tràng và giải phẫu bệnh. Chẩn đoán và đánh giá chính xác giai đoạn của UTĐTT là nền tảng của cá thể hóa trong điều trị. Chẩn đoán UTĐTT hiện nay không dừng lại ở việc xác nhận bản chất ác tính. Các thông tin cần thiết bao gồm:
Các phương tiện hình ảnh, đặc biệt là CT scan và MRI, giúp chuyển trọng tâm từ “đánh giá sau mổ” sang “lập kế hoạch điều trị trước mổ”. Đối với ung thư trực tràng, MRI tiểu khung cho phép tiên lượng nguy cơ tái phát tại chỗ và định hướng việc sử dụng điều trị tân hỗ trợ (Hóa trị, xạ trị trước mổ).
IV. ĐIỀU TRỊ
Hiện nay, điều trị UTĐTT đã theo xu hướng cá thể hóa, nghĩa là không phải mọi người bệnh đều cần cùng một phác đồ.
Quyết định điều trị phải dựa trên:
Trước đây, phẫu thuật được xem là chủ lực trong điều trị ung thư, đặc biệt trong ung thư đại trực tràng. Hiện nay, phẫu thuật vẫn là điều trị then chốt, các phương pháp điều tri ̣ khác mang tính chất hỗ trợ như hóa trị, xạ trị, và miễn dịch. Trong nhiều trường hợp, việc đưa hoá trị hoặc hoá xạ trị lên trước phẫu thuật giúp: Giảm kích thước u, tăng khả năng cắt triệt căn, giảm nguy cơ tái phát và di căn xa.
Phẫu thuật UTĐTT hiện đại nhấn mạnh việc cắt bỏ khối u nguyên khối cùng với mạc treo tương ứng, dựa trên mặt phẳng phôi thai tự nhiên (TME, CME). Cách tiếp cận này không chỉ nâng cao tính triệt căn mà còn giảm tai biến và biến chứng.
Sự phát triển của phẫu thuật nội soi và robot không nhằm thay thế nguyên tắc ung thư học, mà giúp thực hiện các nguyên tắc này chính xác hơn, đặc biệt trong không gian chật hẹp của tiểu khung. Song song với mục tiêu sống còn, bảo tồn cơ thắt hậu môn, chức năng tiết niệu – sinh dục và chất lượng sống ngày càng được đặt lên hàng đầu.
Sự hiểu biết về đặc điểm phân tử của UTĐTT mở ra khả năng lựa chọn điều trị chính xác hơn, tránh điều trị quá mức cho những trường hợp tiên lượng tốt và tăng cường điều trị cho nhóm nguy cơ cao.
V. KẾT LUẬN
Ung thư đại trực tràng là mô hình điển hình cho sự chuyển dịch của ung thư học hiện đại: từ phát hiện muộn sang tầm soát chủ động, từ phẫu thuật đơn thuần sang điều trị đa mô thức, từ phác đồ “một cho tất cả” sang cá thể hoá điều trị.
Thách thức hiện nay không chỉ là áp dụng các kỹ thuật tiên tiến, mà là lựa chọn đúng chiến lược cho đúng người bệnh, vào đúng thời điểm, mục tiêu điều trị nhằm giúp giảm tử vong, tăng sống còn và nâng cao chất lượng sống cho người bệnh.
TÀI LIỆU THAM KHẢO
![[vWliFlOymfg]](/uploads/bai-viet/hinhtin/huanchuonglaodonghinh-goc-460x300.jpg)

Thứ Tư, 04 tháng 02 năm 2026
Tầm soát phát hiện sớm ung thư, phát hiện bất thường, giảm thiểu chi phí và nâng cao hiệu quả điều trị